Risicoprofiel van gezondheid: gefaseerde of complete aanpak?
Preventie is om heel veel redenen ontzettend belangrijk, daar kan niemand meer omheen. Maar wat werkt er nu beter: een gefaseerde aanpak of een complete aanpak? Bij de gefaseerde vorm worden pas na risicoprofilering op basis van een online vragenlijst, bloeddrukmetingen en lab-onderzoek (cholesterol en bloedsuiker) aangeraden in het geval van een verhoogd risico. Bij de complete vorm worden bloeddruk en andere fysieke metingen direct uitgevoerd bij alle deelnemers. In dit blog bediscussieert Dr. Roderik Kraaijenhagen, cardioloog en medisch directeur van NIPED, de verschillen in effectiviteit tussen beide aanpakken.
In samenwerking met de NHG, LHV, GGD, GHOR, NVAB, NIPED en gezondheidsfondsen is in 2016 de Persoonlijke Gezondheidscheck (PGC) geïntroduceerd als selectief preventie-instrument om enerzijds mensen te identificeren die vanwege een gedefinieerd hoog risico in aanmerking komen voor behandeling en anderzijds mensen te motiveren voor leefstijlverandering en hen aan te zetten tot gezondheid bevorderende acties met een demedicaliserend effect.
Huidige richtlijnen en standaarden
Op dit moment wordt in de huidige richtlijnen en standaarden een gefaseerde aanpak aangeraden. Echter, in de bedrijfsgeneeskunde is een Preventief Medisch Onderzoek (inclusief aanvullende metingen) een normale gang van zaken. Waarom dit verschil? Kan het kwaad om bij alle mensen vanaf 45 jaar een bloeddruk en cholesterol te bepalen of moet je dat alleen bij hoog risico aanbieden?
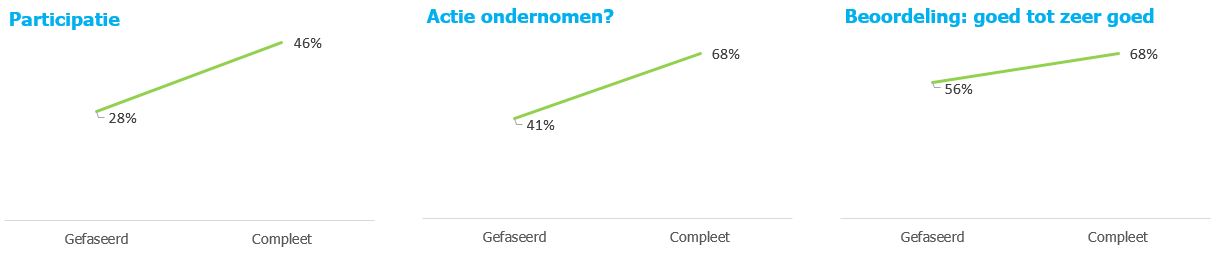
Vergelijking van 2 groepen
Bij de Persoonlijke Gezondheidscheck en haar voorloper ‘het PreventieKompas’ werd in de afgelopen jaren zowel de gefaseerde als complete aanpak aangeboden. In ons eigen onderzoek over de periode 2010 t/m 2012 worden deze twee groepen vergeleken met elkaar.
Daaruit hebben we de volgende conclusies kunnen trekken:
- De gemiddelde participatie bij een complete aanpak (vragenlijst en metingen) ligt 24% hoger dan bij een gefaseerde-aanpak.
- De groep deelnemers waarvan het bloed en urine is onderzocht ondernemen structureel meer actie om hun gezondheid te verbeteren dan de groep die geen laboratoriumonderzoek heeft gehad.
- De waardering van de Gezondheidscheck ligt hoger bij een complete aanpak. 68% van de groep deelnemers, waarvan het bloed en urine is onderzocht beoordeelt de Gezondheidscheck als goed tot zeer goed. Dit duidt ook op een hogere betrokkenheid bij de check.
* Bovenstaande cijfers zijn gebaseerd op onderzoek met het PreventieKompas in de periode 2010 t/m 2012. In 2017 zien we met een complete aanpak met de Persoonlijke Gezondheidscheck de volgende gemiddelde resultaten terug: 60% participatie van de werknemers, 69% onderneemt actie en 73% beoordeelt de Persoonlijke Gezondheidscheck goed tot zeer goed.
Met andere woorden, met een gefaseerde aanpak wordt een kleinere groep mensen bereikt en zijn deelnemers minder geneigd hun ongezonde gedrag te veranderen. De over-all doelmatigheid en effectiviteit liggen met deze aanpak lager dan bij een complete aanpak. Deze bevindingen worden ook in de literatuur bevestigd (Deutekom et al. 2010, The effects of screening on health behaviour: a summary of the results of randomized controlled trials).
Medicaliseren?
Deze bevindingen geven stof tot nadenken over de plaatsbepaling van bloeddruk – en cholesterolmetingen in het kader van selectieve preventie. Bloeddruk en cholesterol zijn in principe goed beïnvloedbaar door een gezonde leefstijlaanpassing en voor lichte- tot matig verhoogde waarden is het dan ook nog niet nodig om met medicatie te starten of een dokter te raadplegen. Het medicaliserend effect is daarmee zeer beperkt. Mochten de waarden onverhoopt toch fors verhoogd zijn, dan is een goede en kosteneffectieve medicamenteuze behandeling mogelijk, waarmee het risico op hart- en vaatziekten nadrukkelijk wordt verlaagd. Steeds meer studies geven dan ook aanwijzingen dat screening naar hoge bloeddruk kosteneffectief is.

Effect op algehele gezondheid en vitaliteit
Een verhoogde bloeddruk – en cholesterol zijn goed te beïnvloeden en de bewustwording door deze factoren draagt bij aan een leefstijlbevorderend effect. Dit is dan niet alleen positief voor het verlagen van de verhoogde waarden, maar juist ook voor de algehele gezondheid en vitaliteit. Waarom zouden we dan deze eenvoudig en tegen lage kosten te bepalen basis laboratoriumwaarden en eenvoudige metingen niet meenemen in een selectieve preventie aanpak? Waarom zouden we mensen onnodig met verhoogde waarden en een verhoogd risico op hart- en vaatziekten laten rondlopen als het bekend maken ervan bij het individu ook een positief effect heeft op gedragsverandering?

Door Dr. Roderik Kraaijenhagen (mede-oprichter NIPED).



